张清平医生的科普号
- 精选 痛风需不需要规范化治疗
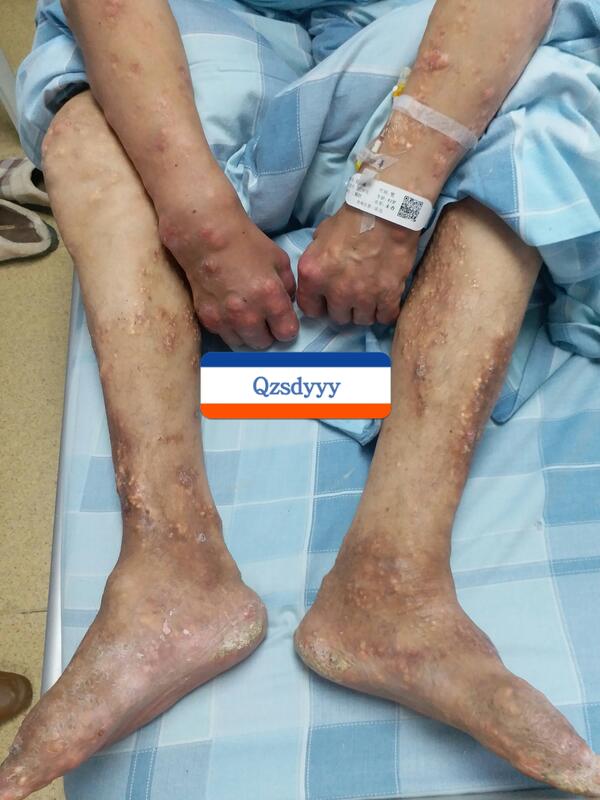
一青年男性,30岁诊断痛风,抽烟喝酒照旧,鱼汤肉汤照喝,降尿酸药也不吃,或者关节痛了才吃。过了10年,才40岁啊,多发痛风石,高血压病,糖尿病,冠心病,尿酸性肾病,脂肪肝都找上门来开Party了。所以,痛风必须规范治疗,除了戒烟戒酒,尽量不喝鱼汤肉汤甜饮料之外,坚持每天服用降尿酸药才是最关键的,把尿酸降到200-360之间最为理想!
 张清平 副主任医师 福建省泉州市第一医院 风湿科873人已读
张清平 副主任医师 福建省泉州市第一医院 风湿科873人已读 - 精选 痛风科普之“56789”秘诀
有资料表明,目前高尿酸血症人群已高达1.2亿,高尿酸血症是痛风的最主要元凶。正常人的血尿酸值男性约为210-420umol/L,女性约为150-360umol/L(每家医院尿酸正常参考范围还略有不同)。男性痛风发病率远高于女性,女性绝经后因为雌激素水平下降(雌激素可以促进尿酸排泄),其血尿酸值在绝经期后接近男性,痛风发病率也明显升高。大多数痛风患者都有肾脏受累,尤其是慢性痛风患者,严重者可出现关节破坏畸形、肾功能损害甚至尿毒症,痛风患者常伴发高脂血症、高血压、糖尿病、动脉硬化及冠心病等,严重危害患者生活质量。那么,对于无痛风症状的单纯高尿酸血症患者,何时应该降尿酸?缓解期有无痛风石的痛风患者,尿酸控制在多少才算达标呢?降尿酸是否单纯管住嘴?尿酸是否降得越低越好?降尿酸药物何时可以停药?针对如上具体临床问题,结合高尿酸血症、痛风指南进行总结,笔者归纳出“56789(mg/dl)”口诀,以方便高尿酸血症、痛风患者理解和熟记,详述如下。(1mg/dl≈60μmol/L) 5(300 μmol/L)的含义 首选,我来谈谈5的含义:即有痛风石的痛风患者,建议把血尿酸降到 300 μmol/L 以下。 理由是:有研究表明,在降尿酸治疗中,血尿酸水平降得越低,痛风石溶解越快。此外,建议合并痛风肾脏损害患者也应以300 μmol/L 为最终降尿酸治疗目标值,理由是:控制痛风原发病,降低血尿酸可减少尿酸盐结晶沉积肾脏,保护肾功能。 6(360 μmol/L)的含义 那么,6的含义呢?指南推荐:没有痛风石的痛风患者,建议把血尿酸值降到 360 μmol/L 以下。 在门诊,经常有痛风患者会问,既然血尿酸的正常参考值上限是 420 μmol/L,为什么不是控制到正常值420 μmol/L 就可以了,而是要在 360 μmol/L 以下呢? 因为血尿酸降至 420 μmol/L 左右时,仅能减慢尿酸盐晶体持续沉积的速度,不能逆转病程。把血尿酸控制在 360 μmol/L以下,就可以保持血尿酸在尿酸盐晶体的溶解度以下,促使已经存在或可能存在的尿酸盐晶体溶解。因此,对于没有痛风石的痛风患者,应以360 μmol/L为降尿酸的治疗目标。 7(420 μmol/L)的含义 再来说说7的含义,鉴于性别差异,指南与教科书常将高尿酸血症的分开定义,将男性的阈值定为420umol/L,女性则为360umol/L。有专家认为应用两个标准不仅会引起尿酸值在360-420umol/L这一灰色地带的患者诊断不明确,还会造成许多不必要的争议。 因此,有专家建议将高尿酸的定义统一于420umol/L,即正常饮食情况下,非同日两次检测,不分性别、年龄,血尿酸水平超过420umol/L,即为高尿酸血症。 8(480 μmol/L)的含义 高尿酸血症虽然是痛风的最主要元凶,那么是不是所有高尿酸血症患者都需要接受降尿酸药物治疗呢?这是临床工作中常常会碰到的一个问题,因此下面提提8的含义。 根据诸多研究结果,指南推荐高尿酸血症者若合并心脑血管疾病,建议血尿酸超过480μmol/L,除了饮食控制外,需要降尿酸药物干预治疗。 9(540 μmol/L)的含义 那么问题又来了,未合并心脑血管疾病的高尿酸血症患者,即无任何症状的高尿酸血症,血尿酸超过多少要降尿酸药物干预呢?同样根据诸多研究结果: 无任何症状的高尿酸血症,指南推荐血尿酸超过540μmol/L,即需降尿酸药物干预治疗。 20%的含义 既然痛风是代谢性疾病,那就是吃出来的,很多痛风患者都认为降尿酸管住嘴就可以了,不需要吃药,药物副作用大等等,甚至有的痛风患者过着“和尚”的日子,这是错误的观点。 科学研究表明,忌口并不是痛风治疗的全部。严格管住嘴通常也只能使尿酸降低20%左右,是不太可能单纯通过忌口就把尿酸降到目标值的。 所以除了忌口还要遵医嘱服用降尿酸药物(别嘌醇、非布司他、苯溴马隆等)、控制体重等。 3(180 μmol/L)的含义 很多痛风患者会认为既然高尿酸对身体危害如此大,那尿酸就应该降得越低越好。 事实并非如此,尿酸并不是降得越低越好。全世界大规模的流行病学研究发现,尿酸与大脑组织的退行性病变有关。尿酸低于正常值,就可能引起老年性痴呆和多发性硬化症等疾病。研究人员用五年,对英国的59204名痛风患者和238805名非痛风患者做了比较,这组人的平均年龄为65岁,他们的情况相似。研究发现,痛风患者中有309个老年痴呆症病例,非痛风患者当中有1942个病例。痛风患者得老年痴呆症的比例比另一组低24%。 其原因可能是尿酸能防止氧化应激。它可能有助于延缓神经老化。此外,还有研究表明,尿酸具有维持血压功效,尿酸过低会增加心血管疾病、老年痴呆的风险。 我们在重视高尿酸危害的同时不能忽视其有益的方面,总之,适则有利,过则有弊,痛风患者降尿酸治疗一般血尿酸水平不低于180umol/L为宜。 X-降尿酸的药要吃多久? 如上所述,既然部分高尿酸血症、痛风患者需降尿酸治疗,那么降尿酸的药要吃多久,可能目前没人可以确切回答这个问题。 门诊痛风患者经常会问这个问题,医生一般会回答“药需要长期吃一段时间”。其实,医生也不知道对于每个人的“长期一段时间”到底是多久。大家需要认识到:痛风与高血压、糖尿病这些疾病都是慢性病,高血压有降压目标,糖尿病有降糖目标,痛风也有降尿酸目标。 以前教科书告诉我们,降尿酸治疗一旦开始,就需要终身维持,把血尿酸水平控制在达标水平。 笔者个人临床经验认为如果血尿酸水平维持300(有痛风石)或360umol/L(无痛风石)以下超过数月甚至数年,体内沉积的痛风石逐步溶解消失,就不再发作了(就像乌龙山的土匪经过长期的剿匪已经全部剿灭了),部分患者通过自身调节可以维持尿酸水平长期达标,甚至可以停药,以后只要控制好饮食,痛风就不会复发了,这就算是临床治愈了,这也就是目前认为痛风是一种可治愈的风湿病的含义
张清平 副主任医师 福建省泉州市第一医院 风湿科1639人已读 - 精选 莫让“痛风”变“痛疯”,这些注意事项你应该知道
痛风是人类最古老的代谢性疾病之一,早在公元前五世纪医学文献中就有记载。由于病因和发病机制不清,直到13 世纪人们对痛风仍然束手无策,甚至认为痛风是由于“魔鬼”啃咬脚趾所致。痛风发作时疼痛剧烈,堪称“疼痛之冠”,但第一次发作时,即使不治疗也会在3~7 天内自然痊愈,来去如风,因此人们称之为痛风。 痛风的病因 认识痛风不得不从痛风的病因说起。痛风的本质是嘌呤代谢异常使血尿酸升高所引发的疾病。幸运的是,多数人即便患上了高尿酸血症也并不会发展成痛风,但这其实是一个概率游戏-血尿酸水平越高,未来发展成痛风的概率也越高。伴随血尿酸浓度不断上升,血尿酸最终会形成尿酸盐结晶体,在人体的关节以及肾脏等部位沉淀积聚,引发炎性反应,也就是痛风患者所感受到的剧烈疼痛。 痛风的危害 一旦发生痛风,后果远远不止是疼痛。痛风更是高血压、糖尿病、高血脂、冠心病、脑梗等多种其他疾病的危险因素。长期痛风可能导致慢性痛风性关节炎,引发功能障碍,而尿酸性肾病及肾结石更是威胁肾功能,严重的甚至可发展为肾功能衰竭。同时,别以为无症状期的高尿酸血症就可以高枕无忧了:即便没有痛风,高尿酸血症患者发生尿路结石的概率高达一般人群的20倍左右,而且约20%~40%的高尿酸血症患者同样会发展为尿酸性肾病。所以及时就医是治疗痛风的最好办法,医生会通过相关检查帮助患者诊断及制定合适的治疗方案。 痛风的饮食误区 提到痛风我们都知道要管住嘴,是不是那些好吃的,痛风患者就不能吃呢?其实,单纯的饮食控制只能使尿酸下降70~90 μmol/L,无法使大部分痛风患者达标,所以临床上并不提倡过分严苛的饮食控制。科学地放宽饮食范围,既可满足口感又可保护自己。 痛风急性发作期有哪些注意事项? 1.禁止局部热敷、按摩、针灸、理疗等,抬高患肢,关节制动,保护受累部位免受损伤。 2.严格限制海鲜、动物内脏、大骨汤、火锅、菌菇、豆制品等高嘌呤食物,尽量选择牛奶、蛋类、新鲜果蔬(蘑菇、香菇、菠菜、菜花除外)、细粮等低嘌呤食物,忌酒(尤其是啤酒) 及甜饮料,多喝水(每天2000~3000 ml)、多排尿,以增加尿酸的排泄。 3.“急性发作期”治疗宜早不宜迟,用药越早,效果越好,最好是在发病12 小时以内给药。 消肿止痛首选“非甾体消炎药”, 如依托考昔120 mg,1 次/日;或西塞来昔布胶囊200 mg,2 次/日;或布洛芬0.4 g,3 次/日等。此类药物有损伤胃肠道黏膜的副作用,可配合服用一些抑酸剂(如奥美拉唑)或胃黏膜保护剂(如硫糖铝) 以减少药物的不良反应。另外,也可局部外用扶他林软膏。 秋水仙碱是缓解痛风急性发作的特效药,缺点是副作用(如腹泻、呕吐) 较大。痛风发作时立即口服2 片(1 mg),1 小时后再服用1 片(0.5 mg);12 小时后,可酌情再服1 片。之后每次1 片,2~3 次/日,直至症状缓解。疗程不超过两周,肾功能不全者需减量。 临床上,当非甾体消炎药、秋水仙碱等常规止痛药效果欠佳或者存在用药禁忌时(如患者同时合并肾功能不全),可以短期使用糖皮质激素, 如强的松20~30 mg/d(0.5 mg/kg·d),症状缓解后可逐渐减量停药,总疗程7~10 天。 4.“痛风性关节炎”是尿酸盐结晶沉积在关节及周围软组织中引起的无菌性炎症,不是细菌引起的感染性炎症,故抗生素治疗无效,切勿滥用。 5.如果患者在痛风急性发作前一直在服用降尿酸药物,仍可继续服用;如果之前未服用降尿酸药物,则急性期暂不宜加用,而宜等到急性期症状缓解2 周之后再加用降尿酸药物,以避免因血尿酸显著波动导致病情反复。 6.痛风急性期碱化尿液可以促进尿酸盐结晶的溶解及尿酸排泄,防止形成尿路结石,急性期可加服碳酸氢钠(小苏打), 每次0.5~1g (1~2 片),3 次/ 天,使尿pH维持在6.2~6.8。注意:“碱化尿液”并不是说pH值越高越好,尿液过度碱化(尿pH>7.0),不仅可导致碱中毒,而且容易形成钙盐结石。因此,在服用促尿酸排泄药期间,应定期监测患者尿液pH值,根据检查结果及时调整小苏打用量。 慢性缓解期有哪些注意事项? 1.为了防治病情反复,患者应尽量保持血尿酸长期稳定达标,治疗目标是把血尿酸控制在36 μmol/L以下,对于伴有痛风石的痛风患者,则要求把血尿酸控制在30 μmol/L以下。 2.缓解期的痛风患者尽管没什么自觉症状,仍须坚持低嘌呤饮食,多喝水,忌酒,防止关节受凉或受伤,注意控制体重。目前认为,肥胖所致的“胰岛素抵抗”是痛风发病的主要病理基础,从某种意义上说,“控制体重”比“管住嘴”还重要。 3.如果单纯改变生活方式不能使患者血尿酸水平控制达标,则应依据高尿酸血症形成原因(是合成增加?还是排泄障碍?),合理选择降尿酸药物。初发痛风应在关节炎症状缓解2周后启动降尿酸药物治疗。 4.降尿酸药物(如别嘌醇、非布司他、苯溴马隆等) 都有一定的副作用,用药期间,需定期复查血常规、肝肾功能,以便出现问题能够及时发现并采取措施。非布司他是一种新型的黄嘌呤氧化酶抑制剂,副作用小、安全性高,轻中度肝肾功能不全及别嘌醇过敏患者,可首选非布司他。 5.血尿酸浓度下降的速度越快、幅度越大,发生“转移性痛风”的风险越大。因此,降尿酸药物应从小剂量开始,逐渐加量。例如,别嘌醇应从50~100 mg/d起始,逐渐增加至常规治疗量300 mg/d。 6.首次服用别嘌醇者,应先做HLA- B5801基因检测,结果阳性者,避免使用别嘌醇,并根据具体情况调整用药。服用别嘌醇期间,要特别注意皮肤改变,如果出现瘙痒、皮疹、咽痛及发热等不适,应立即停用上述药物并复查血常规等。 7.降尿酸药物的使用必须规范。与糖尿病、高血压等慢性病一样,痛风患者往往也需要长期维持用药。擅自停药很可能会导致尿酸上升及病情反复。患者应在专科医师的指导下,配合生活方式干预,用最小的药量将血尿酸控制在目标范围,以减少可能的药物副作用和治疗费用。 8.不要轻信虚假广告。痛风与糖尿病一样,同属于代谢性疾病,虽可有效控制,但目前尚不能根治。民间流传或广告宣称的根治痛风的偏方、秘方,不可轻信,谨防上当。 总之,管住嘴、迈开腿、控体重、多饮水、勤就诊、坚持规范化治疗,就能逐渐减少痛风发作,直至不再发作,最终逆转和控制痛风。记住我们的口号是:“莫让痛风变痛疯”
张清平 副主任医师 福建省泉州市第一医院 风湿科1191人已读 - 医学科普 风湿病患者该如何提早防范肿瘤呢?
部分风湿病容易合并恶性肿瘤,尤其是免疫抑制剂和生物制剂的使用。为了减少发生的机率,日常应该注意以下几个方面: 1.多吃新鲜的蔬菜水果,不吃隔夜菜、腌制、霉变的食物。 2.平日里留意自己有无乏力、胃口差、体重减轻、发热等症状,及时向医生反映。 3.提高机体免疫力,保持乐观的心态。消极的情绪是癌细胞的激活剂和导火线,应该学会自我调节、自我排解,保持一个平常心。 4.定期体检及时清楚自己身体的各方面状况,除基础的体检项目外可以根据自身情况增加腹部、乳腺、甲状腺、肿瘤标志物等检查项目。 5. 如有基础疾病需要定期进行进一步检查,如乙肝患者需定期检查甲胎蛋白、病毒定量、肝脏彩超等。
张清平 副主任医师 福建省泉州市第一医院 风湿科暂无购买 - 就诊指南 风湿免疫病和肿瘤有关系么?
风湿免疫病是指累及关节、骨骼肌肉、血管及结缔组织或软组织的疾病,皮肌炎、多发性肌炎、类风湿关节炎、系统性红斑狼疮、干燥综合征、系统性硬化症等都属于风湿免疫病。而肿瘤是在各种致病因子作用下,局部组织细胞的异常增生。分为良性肿瘤、原位癌、恶性肿瘤、继发性肿瘤等。 那么哪些风湿病有可能会合并肿瘤呢?比如?1,皮肌炎/多发性肌炎。2,类风湿关节炎。3,有少部分干燥综合征的患者会发生肿瘤,其中,发生非霍奇金淋巴瘤的风险是一般人群的4-5倍。还有其他一些风湿病都可能会出现肿瘤的风险,当出现风湿病难以解释的临床表现,常规镇痛药或激素及免疫治疗效果差时,要警惕肿瘤发生的可能,建议尽快去医院详细问诊,进行全面的体格检查,必要时尽早进行CT、MRI、PET等检查,早期发现肿瘤,减少误诊,尽快治疗。
张清平 副主任医师 福建省泉州市第一医院 风湿科1人已购买 - 学术前沿 维生素D缺乏,会导致风湿病?怎么补?
维生素D是一组脂溶性开环固醇样类物质,又称D激素,而不是维生素。维生素D2又称麦角固醇,来源于植物食物(蘑菇)。维生素D3又称胆骨化醇,是经阳光或人工紫外线B射线照射后,由皮肤生成,来源于动物食物(深海鱼、蛋黄、肝脏)。 维生素D不仅对钙磷代谢和骨质钙化有作用,而且对全身组织细胞也有广泛作用。 维生素D对免疫细胞和炎症因子的作用。人体的免疫细胞(包括T细胞、NK细胞、B淋巴细胞等)都离不开维生素D,所以维生素D可以调节人体的免疫反应,其免疫反应主要包括抑制作用和促进作用。抑制作用是针对人体的一些致病细胞或者一些细胞因子,比如白介素-1(IL-1)、IL-6、肿瘤坏死因子-α(TNF-α)等,而对抗炎细胞因子,比如IL-10等,则会发生促进作用。 维生素D缺乏或不足与大多数自身免疫性疾病相关,包括RA、SLE、强直性脊柱炎、银屑病关节炎等。 根据中华风湿病学会发布的《2020版中国糖皮质激素性骨质疏松症防治专家共识》推荐,所有预计需≥3个月激素治疗(任何剂量、给药途径)的成年患者,每日需要补充元素钙、维生素D或活性维生素D。
张清平 副主任医师 福建省泉州市第一医院 风湿科2人已购买 - 医学科普 尿酸高,需要喝苏打水吗
很多痛风患者被建议要多喝苏打水,但你是否真正了解“苏打水”?顾名思义,苏打水就是含有苏打的水。苏打在化学中可分为苏打(NA2CO3)和小苏打(NaHCO3)两种,市面上制作和销售的苏打水主要以小苏打为主。 很多人购买苏打水,是因为苏打水具有弱碱性,可以碱化尿液,适合痛风患者饮用,实在想喝奶茶的时候不妨来杯苏打水。苏打水确实有碱化尿液的作用但是比较有限,不能代替药物治疗,患者不能自行停药。今天先来教大家怎么选择市面上售卖的苏打水。 市场所售的苏打水有些配料表中明确标注有“碳酸氢钠”字样,才是痛风患者该选择的苏打水。市面上,还有些并不含有“碳酸氢钠”的苏打水,这种“苏打水”只是在纯化的饮用水中压入二氧化碳。因此在购买时,一定要注意看标签配料表中是有“碳酸氢钠”这四个字。 另外,在一些苏打水饮料中含有蔗糖,不建议痛风患者选择含有蔗糖、果糖糖浆的苏打水,果糖在体内的分解会直接产生尿酸,增加了内源性尿酸的来源,同时果糖又会减少肾尿酸排泄,进一步造成体内尿酸升高 如果希望更经济实惠,小伙伴们不妨自制苏打水。先去超市购买食用小苏打粉。购买时一定要注意是小苏打而不是苏打。取2~3克(一小勺)小苏打放于空矿泉水瓶中,然后加满凉开水或纯净水(500毫升左右),溶解摇匀后即可饮用。如果觉得口感不太好,可加入少量食用柠檬酸(也可用白醋代替),密封摇匀。 苏打水能治痛风吗? 碳酸氢钠的确有一些碱化尿液的作用,但由于苏打水里碳酸氢钠的量其实非常的少,相比于临床上碳酸氢钠的使用剂量一般是 0.5~1克,每日口服三次的用量,苏打水最多只是一个辅助作用,不要耽误吃药。 喜欢苏打水的痛风朋友可以适当喝,不喜欢的朋友也没必要强迫自己,白开水其实是最好的选择。苏打水虽然适合痛风患者饮用,但是有利有弊。因为它含有钠盐,可能增加肾脏的负担,形成高血压。痛风并发高血压、心血管疾病的人,饮用苏打水要适可而止,每天不能超过500-800毫升。长期饮用苏打水,应定期检测尿液的pH值,如果超过7,表示尿液过碱,容易形成草酸钙等肾脏结石。
张清平 副主任医师 福建省泉州市第一医院 风湿科3人已购买 - 就诊指南 风湿病患者需要长期吃药打针吗
这个问题的确让无数的医生伤透脑筋,而患者朋友得到最多的答案就是--长期吃,终身吃。没错!我们风湿免疫科的疾病大多如此,很多都是慢性病,比如类风湿关节炎、系统性红斑狼疮、干燥综合征、痛风、骨关节炎、强直性脊柱炎等等,都可能需要长期服用药物,长期在专科随访。 其实很多患者可能早就了解疾病需要长期用药治疗,或者从自身的停药-复发的循环中深有体会,或是耳濡目染略有所闻。即使如此,仍然不死心的问医生“这个病就只能吃药控制了对吗?”,无数次回答后真是让作为医生的我们伤心,没有职业的成就感。 近年大家生活水平提高,对医疗的期望值在增加,总觉得无法治愈,就是医生的无能。但这种情况并非是中国医生的无能,而是全世界目前的医疗水平就处于这种状况。有些人一听到医生说“嗯,不能治愈,吃到死”,转而寻求电线杆上张贴的、天桥上派发的、地方电视台播放的小广告,由此延误了治疗,导致严重后果是我们所担心的。所以有必要对这些状况做一科普,希望能帮到大家。 1 医生,我的药到底要吃多久? 曾经有患者到省内某知名内科专家门诊看病,一直追问“主任,我的药要吃多久?”,被问多了,专家有点烦躁地直接说“吃到死”,虽然话不好听,但其实说的也没毛病,要“吃到死”,表明的是服药时间之长。不仅是类风湿关节炎,绝大多数风湿科疾病以及众多内科疾病例如糖尿病、高血压、慢性支气管炎、甲亢等疾病都需要长期用药,这是由疾病本身的特点决定的。 然而也不全对,并不是“吃到死”。临床上常见到部分类风湿关节炎的患者,开完药回去吃了感觉效果很不错,又觉得去医院拿药十分麻烦,自己继续买专家开好的药服用,并且坚持“长期服用”。这种做法也是不对的。 举个有代表性的案例:某个外地类风湿关节炎合并轻度间质性肺炎的老太太,从风湿科开了“激素、羟氯喹、甲氨蝶呤”回去吃。轻度间质性肺炎是类风湿关节炎的合并症,是以前病情没有控制好引起的,但是病情较轻,不需要特别处理。嘱咐患者1个月药吃完了再来看,也不知道什么原因没来复诊,一直吃着上面三种药,开始2个月还好,直到第三个月“感冒”后出现了咳嗽、咳痰、发热,一直没有好转才来门诊看。查完发现:肺部重度炎症、重度贫血,几乎命悬一线。 病情是处于不断发展变化的过程,用药也不是一成不变的。随着关节疼痛的好转、病情的稳定,医生会适当减少剂量或种类。如果出现疾病的并发症,例如类风湿关节炎除了会累及关节,还会累及皮肤、肺、心血管、肾等脏器,也要根据情况及时调整药物。 2 长期吃药有很多副作用吗? 我的亲戚中就有一些人,从很多渠道了解了些医学知识,总是说“激素滥用”“抗生素滥用”等等,显得很有健康素养。这类患者朋友在日常中并不少见,对激素是深恶痛绝,坚决抵制。 事实上,类风湿关节炎患者使用的激素剂量是非常小的,大部分也不是长期使用,大可不必担心。像系统性红斑狼疮之类的疾病需要激素去控制病情,医生也会权衡利弊去使用。定期复查血常规、肝肾功能、电解质等指标,可以观察是否有药物的副作用,及时发现处理。因此,不必过于担心药物的副作用,定期随诊交给专科医生即可。 3 医生,吃中药好还是西药好? 病急乱投医现象很严重。举个很有代表性的案例,算是我的一个老家亲戚有类风湿关节炎,平时经常看电视台播放的治疗“风湿骨痛,**华”的神奇药物,便买了两盒试试,效果果然杠杠的,关节很快就不痛了,但是停药还会发作,于是反复购买了多个“疗程”,几年时间反而出现手关节、膝关节严重变形,病情加重。这些神药普遍在宣传是“无毒副作用的中药“,其实我们专科医生都知道,这些神药其实就是那些已经淘汰不用的消炎止痛药及较大剂量激素,不是关节不痛了,病就看好了。 中药、西药,只要是正规医院风湿免疫科开的,我倒都赞同。相信中医中药的,可以到正规中医院咨询就诊,但是那些民间听说的“某某老中医,老军医”,大家还是三思而后行,不要轻易相信。 4 医生,我的风湿病哪里看最好? 风湿免疫性疾病很多是慢性病,对于专科医生来说也都是常见病,每天都在接触处理这类的患者,但总是听到患者说到处求医治疗却不见好。 我身边也有这样的案例,有个亲戚是强直性脊柱炎患者,在当地医院治疗不满意,又托我联系省里最好的风湿科医生,看过几次也觉得不能断根。家里经济比较富裕,接着来回跑了国内几家顶级医院的风湿科就诊,都是告诉他目前治疗手段还无法完全治愈,我们治疗的目标是控制疾病活动,不让关节脊柱关节变形残废。仍不死心,追求所谓的“断根”,天天网上搜索“强直性脊柱炎的神医神药”,网上医院各种治疗方法可谓是五花八门,作为正规医院风湿专科医生从没听说有此类的治疗手段。去这些网上宣传的医院接受“放血疗法、净骨疗法”,刚开始感觉症状有缓解了些。可好景不长,不久前见到他时已经全身腰背僵硬,腰不能弯,无法下蹲,头不能转,可谓是彻底残疾了。结局令人惋惜。 在此给予忠告:对于慢性疾病,正确的做法是在当地正规医院找个靠谱的专科医生就诊,相信他(她),并配合该专科医生定期随访治疗,这是极为重要的。真没有必要去哪里追求所谓的名医名院,更不能去追求所谓狗血的“治愈神方”,不仅会浪费大量的时间和经济成本,而且你也不可能长期的远赴北京上海大医院定期随诊治疗。慢性疾病的管理特别重要,但这需要患者和医生的共同配合。
张清平 副主任医师 福建省泉州市第一医院 风湿科暂无购买 - 诊前须知 皮肌炎自身抗体及临床意义
皮肌炎(DM)是一种以皮肤和肌肉慢性炎症为特征的特发性炎性肌病。肌炎特异性自身抗体(MSAs)的存在通常表现为不同程度的皮肤或肌肉炎症,这些自体抗体可用于疾病的诊断,治疗和预后。DM特异性自身抗体包括抗MDA5、抗NXP2、抗SAE、抗Mi-2、抗ARS、抗TIF1-γ。本文对DM特异性自身抗体及临床意义进行简要概括。 一、抗Mi-2抗体 抗Mi-2抗体在成人和青少年DM患者中都很常见,青少年中抗Mi-2抗体的频率为5%-10%,低于成年人。抗Mi-2抗体与以皮肤症状为主的DM患者相关,如角质层过度生长、Gottron丘疹、披肩征和向阳疹。临床上,抗Mi-2抗体阳性的患者往往有轻微的组织炎症,对治疗反应良好。此外,这些患者较不易患间质性肺病(ILD)或恶性肿瘤等并发症。因此,具有抗Mi-2抗体的DM患者预后相对良好。 二、抗小泛素样修饰物激活酶(SAE)抗体 2007年,Betteridge及其同事在从DM患者的血清中发现了抗SAE抗体。此类抗体是DM特有的,在欧洲人群中抗SAE抗体阳性患者占DM病例的6%-8%。相反,在亚洲人群中发现该频率很低在1.5%-3%之间。抗SAE抗体阳性的患者开始时经常以临床无肌炎皮肌炎的形式出现,后来发展为肌炎,其系统性特征的发生率更高。30% - 78%的抗SAE抗体阳性患者出现吞咽困难。在欧洲群体中,抗SAE抗体似乎与ILD没有任何联系,然而,它在亚洲群体中相当普遍。Fujimoto等人研究发现日本人群中抗SAE抗体阳性患者的ILD通常较轻,对治疗反应良好。患者表型和频率的变异可能与种族有关。 三、抗氨基酰tRNA合成酶(ARS)抗体 有证据表明,大约有8种不同抗氨基酰 tRNA 合成酶抗体,包括抗Jo-1(组氨酰tRNA合成酶),抗PL-7(苏氨酰tRNA合成酶),抗PL-12(丙氨酰tRNA合成酶),抗EJ(甘氨酰tRNA合成酶),抗OJ(异亮氨酰tRNA合成酶),抗KS(天冬氨酰tRNA合成酶),抗HA(酪氨酰tRNA合成酶)和抗Zo(苯丙氨酰tRNA合成酶)抗体。抗ARS诱导的DM最典型的表现之一是非特异性ILD。虽然抗ARS综合征可能有相似的临床症状,但根据患者中存在的不同的抗ARS抗体,能观察到差异。抗Jo-1、抗EJ和抗PL-7抗体已被证实与肌炎密切相关。具体来说,与抗Jo-1抗体阳性的DM相比,抗PL-7抗体的DM患者肌炎较轻,其特征是肌酸激酶水平较低。 四、抗NXP-2抗体 与成人相比,抗NXP-2抗体在青少年DM患者中已被明确,患病率为20%,通常与严重钙质沉积、肌肉萎缩、多关节炎、关节挛缩和肠血管炎有关。然而,在患有肌炎的成年DM患者中,只有1%的病例检测到抗NXP-s,抗NXP-2抗体可能与较高的恶性肿瘤风险有关,提示预后不良。 五、抗黑色素瘤分化相关蛋白5(MDA5)抗体 抗MDA5是DM特有的自身抗体,在所有DM病例中,约有7%-60%的患者可以检测到抗MDA5抗体的阳性(这包括CADM),并且与较低水平的肌酸激酶(CK)和 较高ILD频率(90%-95%)有关,尤其是进展迅速ILD(50%-80%),且由于呼吸衰竭预后不良。其他与抗MDA5抗体相关的表现包括血管病变、红斑丘疹、甲襞和关节伸肌表面的皮肤溃疡等。 六、抗转录中介因子-1(T1F1)抗体 抗T1F1抗体包括抗TIF1α、抗TIF1β、抗TIF1γ抗体三种亚型。抗T1F1-γ抗体是青少年和成人DM患者中最常见的MSAs之一。抗TIF-1γ抗体最显著的临床特征是其恶性肿瘤风险较高。存在抗TIF-1γ抗体的患者往往表现出严重和广泛的皮肤症状,与DM皮损的频率增加,如向阳疹和Gottron丘疹。与抗ARS或抗MDA5抗体不同,雷诺现象、关节炎和ILD的患病率相对较低,尤其是RP-ILD。 总之,肌炎特异性自身抗体与各种表型和治疗效果密切相关。早期检测这些抗体是至关重要的,因为它可以帮助预测患者的临床病程和预后。
张清平 副主任医师 福建省泉州市第一医院 风湿科2人已购买 - 就诊指南 关节不痛了,类风湿关节炎就治好了吗?
类风湿关节炎,曾经被称为“不死的癌症”,这一说法无疑说明了类风湿关节炎对患者的身心都造成严重的伤害,其危害性不亚于癌症。 日常生活中,有很多类风湿关节炎患者觉得关节疼痛减轻了或者不痛了,类风湿关节炎就治好了,其实这种看法并不全面。 首先,类风湿关节炎目前尚不能治愈,因此只能最大程度上将病情控制在稳定期,而无法彻底根治 再者,判断类风湿关节炎病情稳定与否需要满足这3个条件: 基本条件:关节症状改善 如果患者关节肿痛程度持续性减轻,晨僵时间缩短,关节活动度逐渐恢复,这意味着类风湿关节炎病情正在好转,但还没满足病情稳定的要求。 如果患者关节无明显肿胀与晨僵感,可以自己洗漱、穿脱衣、行走等基本活动,这就达到了病情稳定的初级条件。 但这只是最基本的条件,此时患者还必须继续服药。 关键条件:炎性指标下降 目前,血沉与C反应蛋白是判断类风湿关节炎病情严重程度的主要炎性指标。 一般来说,关节症状越重,炎性指标则越高,而关节症状改善越明显,血沉与C反应蛋白水平下降幅度也越大。 临床上有的患者自感关节症状改善明显,甚至已经没有关节不适症状,但血沉与C反应蛋白水平仍高居不下,或只是轻度下降。这可能是与临时使用起效快且效果明显的药物有关(如激素、生物制剂等)。 因此,当前关节症状改善是暂时的,很容易反复。 只有当患者长期无明显关节不适感,且血沉与C反应蛋白水平已经正常,或基本接近正常的条件下,病情才算稳定。 如果满足了“基本条件+关键条件”,是不是意味着类风湿关节炎病情长期稳定不反复了呢? 第3个条件 理想条件:影像学改善 我们知道,类风湿关节炎主要病理改变为滑膜炎,滑膜异常增生是导致关节病变的罪魁祸首,治疗上所有的药物也是在尽最大程度减轻和抑制滑膜增生。 关节症状改善了,炎性指标下降了,滑膜增生相应会减轻,但减轻不代表完全没有增生。 事实上,此时不少患者依然处于滑膜轻度增生状态,只是还没能引起关节症状与炎性指标异常,这也病情再次反复的原因。 临床上,一般会通过关节超声、核磁等检查方法去查看滑膜增生情况,并根据滑膜增生程度制定下一步治疗方案。 但就目前医疗水平与治疗现状而言,绝大多数类风湿关节炎患者达到影像学改善仍较为困难。 当然,在医生评估、判断类风湿关节炎病情是否稳定之前,类风湿关节炎治疗不能朝三暮四。类风湿关节炎确诊后不管症状轻重,都应及时到院治疗,同时,患者应根据自身情况量体裁衣,采用不同药物,用药、停药都应在医生指导下进行,患者不可因为不疼不肿、症状较轻,就擅自减药停药,自行决断。 因为擅自停药可能出现这些症状: 1. 反跳现象:某类患者长期应用激素类药物,病情已完全得到缓解,若在此时,突然停药或减量过大过快,可能导致原发病复发或恶化。 2. 撤药综合征:在撤药过程中,患者可能会出现严重乏力、关节肌肉酸痛、情绪低沉、不思饮食,甚至是恶心、呕吐的症状,少数患者还可能出现虚脱的现象。 此外,在用药过程中,要定期测肝功、血象等指标,在用药初期,疾病活动期复查可勤一点儿,病情稳定后,每2~3个月检查一次即可
张清平 副主任医师 福建省泉州市第一医院 风湿科暂无购买





